Akrozom Spermin başını kaplayan kısım
Akrozom reaksiyonu Başarılı döllenme için gerekli olan akrozomun kaybolması
Adezyon (Yapışıklık) Üremeyi etkileyecek biçimde overlerin tüplerin uterusun barsakların ve karın içindeki diğer yapıların birbirine veya karın duvarına yapışmasıdır. Genellikle pelvik ameliyatlar tubal enfeksiyonlar ya da endometriozis sonrası görülür
Amniosentez Gebeliğin 16-18. haftalarında bebeğin içerisinde bulunduğu amniyotik sıvıdan bir iğne yardımıyla az miktarda örnek alınması işelmi. Daha sonra sıvı, bebekte kromozom anomalisi olup olmadığının belirlenmesi için kullanılır.
Androjen Erkek seks hormonu
Anovulasyon Yumurtlamanın olmaması
Antikor (Antibody) normal sperm fonksiyonunu etkileyecek biçimde kan mukus yada semen içinde bulunan bileşik
Assisted hatching (yardımla yuvalama) Embriyonun dış kısmı olan zona pelusidanın implantasyonu kolaylaştırmak için kısmi olarak inceltilmesi
Azospermi Sperm yapımındaki bozukluğa yada sperm kanallarındaki tıkanıklığa bağlı olarak seminal sıvıda sperm olmaması
Biyokimyasal gebelik Gebelik testinin kanda pozitif çıktığı fakat ultrasonda görülmeden önceki gebelik dönemi
Blastokist Yumurta toplama işleminden yaklaşık 5 gün sonra embriyonun kavite oluşturarak ve hücrelerin erken plasenta ve embriyoyu oluşturmaya başladığı evreye verilen isim
Down regülasyon kadının bir adet siklusundaki tüm hormon salınımlarını kontrol etmeye yarayacak biçimde beynin bir parçası olan hipofiz salgı bezinden gönderilen tüm mesajların durdurulmasının sağlanması
Ektopik (dış) gebelik Döllenmiş yumurtanın rahim dışında genellikle fallop tüplerinde nadiren yumurtalık ve karın boşluğunda yerleşmesi ile oluşan gebelik
Ejekulat Penisden çıkan semen ve sperm içeren sıvı
Embriyo Hücre bölünmeleri başlamış döllenmiş yumurta
Embriyo dondurma Transfer edilmemiş embriyoların saklanmak üzere derin dondurulması
Embriyo kültürü Embriyonun laboratuvar ortamında geliştirilmesi
Embriyo transferi İnce bir kateter yardımı ile embriyonun uterus içerisine yerleştirilmesi
Endometriyum Uterusun iç kısmını kaplayan ve her siklusda tekrar büyüyüp dökülen embriyonun yerleştiği uterusun iç duvarı, aylık menstrüel kanamaları meydana getirir
Endometriyozis Uterusun içini kaplayan endometrial dokunun tüpler overler ve periton boşluğu gibi uterus dışında olmaması gereken yerlerde bulunması
Epididimis Olgunlaşmış spermlerin depolandıkları testisin arka yüzündeki özel kanallar
Estradiol Yumurtalığın foliküler hücreleri tarafından üretilen östrojen hormonu tipi
Estrojen Ovülasyon ve olası gebelik için menstrüel siklusun ilk yarısında uterusun kalınlaşmasını sağlayan dişi hormonu
Fallop tüpleri Normal üreme sırasında sperm ve yumurtanın karşılaştığı ve uterusun her iki yanına bağlı olan bir çift tüp
Fertilizasyon Sperm ve yumurtanın birleşmesi
Fetus Gebeliğin 9. haftasından itibaren doğuma kadarki sürede büyüyen embriyoya verilen ad
Fimbria Fallop tüplerinin yumurtalıklardan atılan yumurtayı almaya yarayan kıvrıntılı uzantıları
Folikül Yumurtalıkta, yumurta ve etrafındaki hormon üreten hücreleri içeren sıvı dolu boşluklar
Folikül Stimülan Hormon (FSH) Kadında yumurtayı içeren folikülün büyümesini, erkekete sperm gelişimini sağlayan hipofiz hormonu. Aynı zamanda, enjekte edilebilir ovülasyon ilaçlarında bulunan ve folikül büyümesini sağlayan hormon
Foliküler Faz Menstruel siklusda yumurtanın geliştiği ilk yarı dönem
Gamet Erkek yada kadın üreme hücreleri, sperm yada yumurta
Gamet İntrafallopian Transfer (GIFT) Kadından toplanan yumurtanın yıkanmış hazırlanmış sperm örneği ile birlikte steril plastik tüp vasıtası ile direkt olarak normal fallop tüpüne yerleştirilmesi ile uygulanan bir üremeye yardımcı tedavi yöntemi
Gonadotropin Testisleri ve yumurtalıkları sperm ve yumurta oluşturmak amacı ile uyarabilen hormon
Gonadotropin salgılatıcı hormone (GnRH) Beynin kontrol merkezi olan hipotalamus tarafından üretilen ve hipofiz bezinin kana FSH ve LH salmasını sağlayan hormon
GnRH analoğu Doğal GnRH hormonu ile benzer olan ve erken yumurtlamaya engel olmak için kullanılan sentetik hormonlar
GnRH antagonistleri Doğal GnRH hormonu ile benzer olan ve erken yumurtlamaya engel olmak için kullanılan sentetik hormonlar
Hidrosalpenks Tıkanıklığa bağlı fallop tüpü içinin sıvı dolu görünümü
Hipofiz İnsan beyninin tabanında yerleşik olan ve normal büyüme gelişme ve üreme için gerekli çeşitli hormonları salgılayan bez
Hormon Vücudumuzda endokrin salgı bezleri tarafından üretilen ve kanda dolaşarak tüm vücudumuzu etkileyebilen kimyasal maddeler
ICSI (mikroenjeksiyon) Bu terim tek bir spermin yumurtanın içindeki maddeye direkt olarak enjekte edilmesi anlamına gelip açılımı da İntrasitoplazmik sperm İnjeksiyonu dur
ICSI (mikroenjeksiyon) Bu terim tek bir spermin yumurtanın içindeki maddeye direkt olarak enjekte edilmesi anlamına gelip açılımı da İntrasitoplazmik sperm İnjeksiyonu dur
İmplantasyon Embryonun uterusun endometrium tabakası içine tutunup yerleşmesi
İnsan koryonik gonadotropini (hCG) Gebelik sırasında plasenta tarafından salgılanan ve korpus luteumun ömrünü uzatarak gebeliği devam ettiren hormon. Aynı zamanda infertilite problemlerinde ovulasyon indüksiyonu sırasında kullanılan ve yumurtanın son olgunlaşması ve yumurtlama için kullanılan ilaçlar
bhCG Plasenta tarafından üretilen ve gebelik testinde bakılan hormon
İnsan menopozal gonadotropini (hMG) menopozdaki kadınların idrarlarından elde edilen ve FSH+LH hormonlarını içeren yumurtalıkları uyaran ilaç
İnseminasyon Spermin uterus içine (intraterin) ya da servikse gebelik oluşturmak üzere bırakılması.
İn vitro fertilizasyon (IVF) Yumurta ve spermlerin fertilizasyon oluşturmak üzere laboratuvar ortamında bir araya getirilmesi
IVF kültür medyumu İnsan vücudu dışında sperm, yumurta ve embriyoların yerleştirildiği özel sıvılar
Kateter sperm yada embriyonun uterusa yerleştirilmesi işleminde kullanılan özel kanuller
Klinik gebelik Gebelik kesesinin ultrasonda görülmesi ile onaylanmış gebelik
Klomifen challenge test (CCCT) Menstruel siklusun 3. ve 10. günlerinde serum FSH seviyesi ölçülerek ve 5. günden 9.güne kadar klomifen sitrat kullandırılarak yumurtalık rezervinin ölçüldüğü bir test.
Kriyoprezervasyon Embriyo, yumurta ve spermlerin dondurularak -196°C’ lik sıvı nitrojen içinde saklanma işlemi
Laparoskopi Pelvik organları gözlemlemek amacı ile teleskopa benzer bir aletle yapılan cerrahi girişim
Luteinizan hormon (LH) Yumurtanın olgunlaşmasını ve yumurtlamayı sağlayan hipofiz hormonu.
LH surge Normal adet siklusunda ovulasyonun tetiklenmesini sağlayan yüksek miktarda Luteinizan Hormon salgılanması
Luteal faz Yumurtlamadan adet kanamasına (menstruasyon) kadar geçen dönem
Mikroepididimal sperm aspirasyonu (MESA) Vas deferens yokluğu ya da vazektomi sonrası gibi erkek üreme kanallarının bloke olduğu durumlarda sperm elde etmek için kullanılan bir mikrocerrahi yöntemi
Mikroenjeksiyon Döllenmeyi sağlamak amacı ile yumurtanın içerisine tek bir spermin direkt enjeksiyonu. Bu teknik aynı zamanda ICSI İntrasitoplazmik sperm injeksiyonu olarak da adlandırılır.
Motil Hareketli
Multifetal gebelik redüksiyonu Uterusdaki fetus sayısını azaltma işlemi. Geç dönem gebelik kaybı riski olan çoğul gebelik durumlarında da kullanılır
Myom (fibroid) Anormal uterus kanamalarına neden olabilen uterus kaslarının iyi huylu (kanser olmayan) tümörleri
Oligospermi Seminal sıvıda anormal derecede az sperm bulunması
Oosit Dişi üreme hücresi , yumurta,
Ovaryan hiperstimülasyon sendromu (OHSS) Ovülasyon indüksiyonu sırasında gelişen ve yumurtalıkların büyümesi, karında sıvı birikmesi ve kilo alımı ile birlikte görülen klinik durum.
Over rezervi Bir kadının fertilite potansiyeli. Azalmış ovaryan rezerv, yumurta sayısında ve kalitesinde düşüş ile birlikte görülür.
Over Pelviste uterusun her iki yanında bulunan dişi üreme bezleri.
Ovülasyon Yumurtalıktan olgun yumurtanın salınması ( yumurtlama).
Ovülasyon indüksiyonu Yumurtalıkların, birden fazla yumurta üretmesi için hormon ilaçlarıyla uyarılması. Kontrollü Ovaryan Stimülasyonu olarak da adlandırılır.
Perkütan epididimal sperm aspirasyonu (PESA) Testislerden vas deferense sperm taşıyan bez olan epididime iğne ile girilerek tüp bebek yönteminde kullanmak üzere sperm aspire edilmesi işlemi.
Polip Normal yüzeyden dışarı doğru çıkıntı oluşturan doku kitlelerinin tümüne verilen isim.
Preimplantasyon genetik tanı (PGD) Embriyolog tarafından uygulanan embriyodan bir ya da iki hücrenin alındığı işlem. Alınan hücreler daha sonra genetik anomaliler açısından araştırılır. PGD yöntemi, IVF ile birlikte kullanılır.
Progesteron Menstrüel siklusun ikinci yarısında salınan döllenmiş yumurtanın tutunabilmesi için uterusu hazırlayan hormon
Progesteron fitiller Vücudun doğal yolla üretilen progesteronuna destek amacı ile vajina içine yerleştirilen yağlı kaygan fitiller
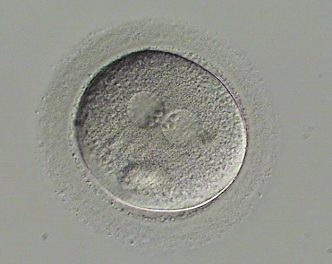
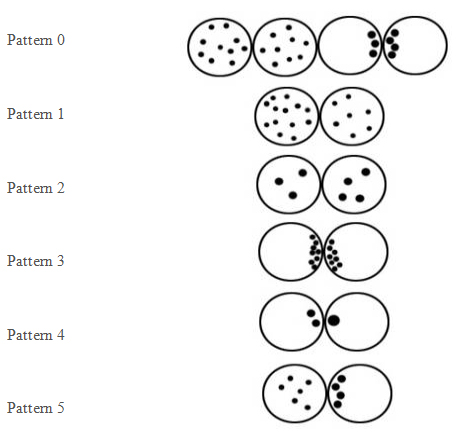
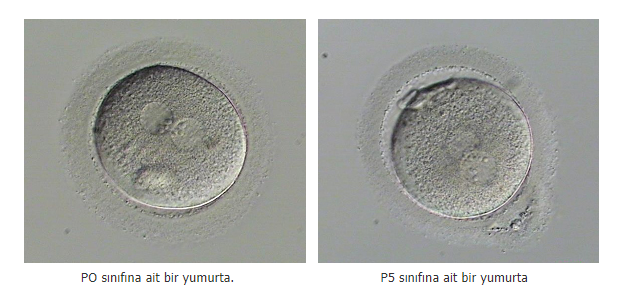
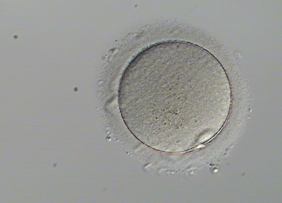
Pronukleus Dişi ya da erkek gametin (yumurta ya da sperm) bir hücrelik embriyoda (zigot) görülen çekirdeği.
Semen Spermlerin içinde bulunduğu sıvı.
Serviks Uterusun, uterin kavite ile vajinayı birleştiren son kısmı.
Servikal mukus Serviks tarafından üretilen ve ovulasyon zamanında spermin serviksden geçişini kolaylaştıran salgı
Sperm Bir kadının yumurtasını dölleyen erkek üreme hücreleri. Sperm başı genetik materyali (kromozomları) taşır, orta bölüm hareket için gerekli olan enerjiyi üretir ve ince uzun kuyruk spermin ileri doğru hareketini sağlar
Sperm hazırlama Seminal sıvıdan sperm hücrelerinin ayrılması için uygulanan yöntem
Spina bifida Omurga ile ilgili doğumsal bir hata. Gelişim sırasında omurganın doğru olarak kapanmaması.
Split Ejekulat Semen örneği alma yöntemi olarak geliştirilmiş ve ejekülatın ilk yarısının bir tüpe kalanının diğer tüpe alındığı teknikdir
Testis Testosteron ve sperm üreten erkek seks bezleri
Testiküler sperm ekstraksiyonu (TESE) IVF-ICSI yönteminde kullanmak üzere canlı sperm bulmak için testis dokusundan parça alınması işlemi.
Ultrason İç organların bir monitörde görüntüsünü alabilmek için yüksek frekanslı ses dalgalarını kullanan bir teknolojiUterus (rahim) Pelviste bulunan ve gebelik sırasında embriyonun tutunup geliştiği kaslı ve içi boş kadın üreme organı.
Vajina Dişilerde uterus alt ucu servikse, açılan kanal.
Vaz deferens Epididimden üretere spermleri taşıyan iki musküler tüp.
Yardımcı Üreme Teknikleri (YÜT) yumurta ve/veya embriyolarla ilgili her türlü işlemi içeren tedaviler. Örneğin IVF, ICSI.
Yumurta (oosit) Yumurtalıklar tarafından üretilen ve spermle birleştiğinde embriyo oluşturan dişi üreme hücresi.
Yumurta toplama Yumurtalıklardaki foliküllere bir iğne ile girilerek yumurtaların toplanma işlemi.
Zigot Hücre bölünmeleri başlamadan önce döllenmiş yumurta.
Zona pelusida Spermin yumurtayı dölleyebilmesi için tutunması gereken yumurtanın dış tabakası.